Morbo di Crohn: cause, sintomi e cure
Indice
Definizione
Morbo di Crohn: definizione e generalità
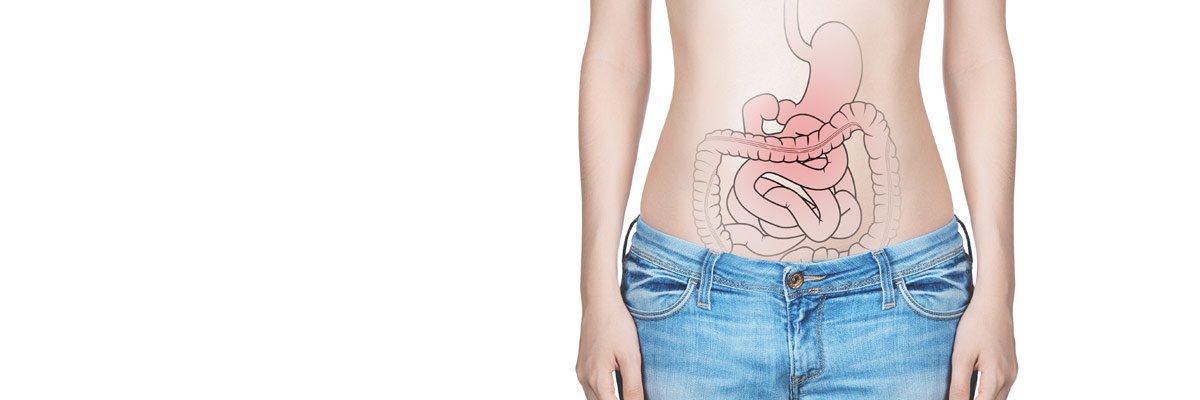
Il morbo di Crohn, o malattia di Crohn, è una malattia infiammatoria cronica intestinale caratterizzata dall'infiammazione di tutti gli strati della parete intestinale, a volte fino a raggiungere gli organi vicini. La malattia può colpire indifferentemente qualsiasi punto del tubo digerente, dalla bocca all'ano, ma più spesso interessa la parte terminale dell'intestino tenue (ileo) e il colon.
La malattia di Crohn è caratterizzata dalla presenza di ulcere intestinali, spesso alternate a tratti di intestino sano che, se non curate, possono portare a restringimenti intestinali o approfondirsi fino a creare delle fistole. È possibile inoltre la formazione di pus. La malattia ha un andamento cronico e recidivante con alternanza di episodi acuti seguiti da periodi di remissione clinica, senza uno stato di guarigione totale. Non è possibile predire con certezza il momento della recidiva.
La malattia di Crohn è più frequente nei paesi occidentali, mentre è rara se non assente nei paesi in via di sviluppo. Si presenta prevalentemente tra i 20 e i 30 anni, più raramente nella terza età (oltre i 65 anni), ma non sono rari casi anche nei bambini e negli adolescenti. In Italia si stimano almeno 150.000 persone affette da malattie infiammatorie intestinali di cui probabilmente 30-40% affetti da Malattia di Crohn.
Cause
Morbo di Crohn: cause principali
Le cause del morbo di Crohn non sono completamente note. La malattia appartiene, come la colite ulcerosa, al gruppo delle MICI, malattie croniche infiammatorie intestinali, e sarebbe provocata da un'eccessiva e alterata risposta immunitaria ad agenti ambientali, dietetici e infettivi. Fattori in grado di favorire la comparsa della patologia sono: la familiarità (alcune mutazioni genetiche sono state associate al maggior rischio di morbo di Crohn), il fumo, le infezioni virali e batteriche (in particolare è stato ipotizzato un ruolo del Mycobacterium paratuberculosis), le alterazioni della flora intestinale e la dieta.
Nei soggetti geneticamente predisposti, l'iniziale processo infiammatorio derivante da agenti esterni o interni, stimola in maniera sproporzionata il sistema immunitario che si protrae nel tempo autoalimentandosi e creando a livello intestinale un continuo stato infiammatorio che porta progressivamente alla distruzione delle strutture circostanti.
Anche se lo stress non può causare direttamente una malattia infiammatoria intestinale, può però peggiorare i segni ed i sintomi e innescare le riacutizzazioni della malattia.
I fattori di rischio per la malattia di Crohn possono includere:
- Età: la maggior parte delle persone che sviluppano la malattia di Crohn hanno la diagnosi prima dei 30 anni;
- Etnia: bianchi e gente di Europa orientale (Ashkenazi) di discendenza ebraica hanno un più alto rischio;
- Storia famigliare: circa una su cinque persone con malattia di Crohn ha un membro della famiglia con la malattia;
- Fumo di sigaretta: porta anche a una malattia più grave e un maggior rischio di andare incontro a chirurgia. Se si fuma, è importante smettere;
- Farmaci anti-infiammatori non steroidei: tra questi ibuprofene, naprossene sodico, diclofenac sodico. Non causano la malattia di Crohn ma possono peggiorarla;
- Ambiente: vivere in una zona urbana o in un paese industrializzato aumenta il rischio di malattia.
Sintomi
Morbo di Crohn: sintomi più comuni
Il morbo di Crohn si manifesta con dolori addominali, diarrea cronica (a volte emorragica), crampi e sanguinamento rettale. Si osserva anche una perdita dell'appetito e un calo di peso corporeo, con debolezza generale. Il malassorbimento che consegue al danno intestinale può essere origine di steatorrea (un esagerato contenuto di grassi nelle feci). La malattia si presenta con attacchi (riacutizzazioni) della durata di giorni o settimane.
Possono comparire:
- dolori addominali e crampi, in maniera molto variabile: da un leggero fastidio a un dolore di forte intensità di tipo continuo e/o crampiforme -simile al dolore in caso di appendicite dato che maggiormente si localizza al quadrante addominale inferiore destro- anche con nausea e vomito;
- riduzione dell'appetito e perdita di peso: dolori addominali, crampi e la reazione infiammatoria nella parete dell'intestino possono influenzare sia l' appetito e la capacità di digerire e assorbire il cibo
- ulcere della bocca: si possono avere ulcere in bocca simile alle afte;
- febbricola persistente senza alcuna causa apparente, inferiore a 38°C che può generare un senso di stanchezza e affaticamento con la sensazione di non avere energie.
Diagnosi
Morbo di Crohn: come efftuare la diagnosi
La diagnosi si basa sulla storia clinica, e inoltre su vari esami. Oltre a esami del sangue - Emocromo, indici di Infiammazione (VES,PCR), ASCA, elettroliti (Potassio, Sodio), Ferritina, Sideremia- ed esami delle feci possono essere eseguiti endoscopie ed esami radiografici.
La colonscopia con biopsia permette di osservare le lesioni specifiche della malattia a livello del colon, quando quest'ultimo è interessato. La tomografia assiale computerizzata, oltre all'esame del tubo digerente, consente l'identificazione di complicanze ad altri organi.
Cure
Morbo di Crohn: cure e rimedi
La terapia medica della MC va differenziata a seconda che si tratti di una terapia di attacco in una fase acuta di malattia (terapia di induzione) o di una terapia di mantenimento, per mantenere uno stato di remissione.
Per ridurre l'infiammazione e alleviare i sintomi vengono utilizzati antidiarroici, aminosalicilati (sulfasalazina, mesalamina), corticosteroidi, farmaci immunosoppressori (azatioprina, ciclosporina) e antibiotici (metronidazolo), da soli o in associazione.
Gli immunosoppressori sono dei farmaci dimostratisi efficaci nel mantenimento della remissione clinica e nell'aiutare il paziente a sospendere gli steroidi. Queste terapie richiedono alcuni mesi prima di essere efficaci e andrebbero somministrati per lunghi periodi, perché una volta sospesi è elevato il rischio di recidiva clinica. Possono a volte provocare intolleranza (nausea, malessere) e richiedono controlli di laboratorio frequenti.
Farmaci Bioteconologici
L'avvento dei farmaci biotecnologici rappresenta una importante evoluzione nel trattamento della Malattia di Crohn.
Si tratta di Infliximab e Adalimumab, anticorpi monoclonali sintetizzati in laboratorio che vengono definiti "biologici" per il fatto di essere rivolti contro la citochina TNFá, una delle principali molecole coinvolte durante un processo infiammatorio.
L'Infliximab viene somministrato per via endovenosa mentre l'Adalimumab per via sottocutanea ed entrambi sono stati approvati per il trattamento della malattia in fase moderata-grave.
Questi farmaci hanno dimostrato una grande efficacia aiutando molti pazienti a raggiungere la remissione clinica, a sospendere il cortisone ed hanno contribuito a modificare gli obiettivi del trattamento che oggi è volto ad ottenere non solo la remissione clinica, ma anche la guarigione mucosale ed è sempre più diretto verso il raggiungimento di obiettivi a lungo termine come la riduzione delle ospedalizzazioni e degli interventi chirurgici.
Il limite di queste terapie è che non tutti i pazienti rispondono (il 20-40% circa non ha una risposta iniziale al trattamento) e che una parte dei pazienti che risponde alla terapia tende a perdere la risposta nel tempo (circa il 20% ogni anno). Inoltre queste terapie possono avere effetti collaterali come reazioni infusionali, un aumentato rischio di infezioni sistemiche e la comparsa di anticorpi antifarmaco.
Un nuovo anticorpo monoclonale con un meccanismo di azione selettivo, Vedolizumab, è stato approvato per il trattamento della malattia di Crohn e della colite ulcerosa. Si rivolge verso una particolare molecola (integrina) espressa sulla superficie delle cellule del sistema immunitario in presenza di un processo infiammatorio del tratto gastrointestinale. Il farmaco agisce sul sistema immunitario solo a livello intestinale e non a livello sistemico, con minor rischio di effetti collaterali, di infezioni e di sviluppare anticorpi anti-farmaco.
Per approfondire:
La metà degli individui con malattia di Crohn necessita di almeno un intervento chirurgico: se la terapia farmacologica, la dieta, lo stile di vita (astensione dal fumo) non sono efficaci nel ridurre i sintomi e si manifestano complicanze, viene intrapresa questa strada che serve però come cura non della malattia ma solo delle complicanze.
Per approfondire:
Cure complementari
Oltre ai farmaci per la terapia, il medico potrebbe consigliare altri farmaci per i sintomi specifici:
- farmaci anti-diarrea. Per la diarrea grave la loperamide può essere efficace. Utilizzare farmaci antidiarroici con grande cautela, però, perché possono aumentare il rischio di occlusione intestinale;
- antidolorifici. Per il dolore lieve, il medico può raccomandare l'utilizzo di paracetamolo;
- probiotici: L'aggiunta di probiotici può contribuire al mantenimento e all'induzione in fase di remissione della patologia;
- terapie di supporto nutrizionale: in caso di grave calo ponderale dovuto alla minor assunzione di sostanze nutritive e/o malassorbimento si ha la necessità di reintegrare le sostanze nutritive quali elettroliti, albumina, ferro.
Alimentazione
In generale, chi è affetto dal morbo di Crohn deve seguire una dieta ricca di calorie e di vitamine, che escluda cibi irritanti come grassi e latte. Nelle forme più gravi e complicate, sono indicate diete con formulazioni precise e prescritte da un dietologo, che possono aiutare a controllare i sintomi e allungare il tempo tra le riacutizzazioni.
Ecco alcuni suggerimenti:
- Limitare i prodotti lattiero-caseari. Molte persone con malattia infiammatoria intestinale notano che problemi come la diarrea, il dolore addominale e il gonfiore migliorano limitando o eliminando latticini. Si può anche essere intolleranti al lattosio ma questa è una condizione cronica, nel caso delle patologie infiammatorie intestinali tali sintomi possono presentarsi solo nella fasi di riacutizzazione.
- Preferire cibi a basso contenuto di grassi: nel caso di malattia di Crohn del piccolo intestino, si potrebbe non essere in grado di digerire o assorbire normalmente i grassi. Quindi, i grassi passano attraverso l'intestino, facendo peggiorare la diarrea. Evitare il burro, la margarina, le creme e i cibi fritti.
- Limitare l'uso di fibra: in caso di malattia infiammatoria intestinale i cibi ricchi di fibre, come frutta e verdura fresca e cereali integrali, possono peggiorare i sintomi. Se frutta e verdura cruda provocano fastidio, provare la cottura a vapore. In generale, si possono avere più problemi con alimenti come broccoli e cavolfiori, e noci, semi, mais e popcorn. Usare una dieta a basso residuo di fibra se si presenta di un restringimento del intestino (sub-stenosi).
- Evitare inoltre cibi piccanti, alcol e caffeina possono peggiorare i segni ed i sintomi della malattia.
Fonte: AMICI onlus - Associazione Nazionale per le Malattie Infiammatorie Croniche dell'Intestino
Di seguito è riportato l'elenco dei principi attivi maggiormente utilizzati nella cura di questa patologia. E' sempre necessario consultare il proprio medico per la scelta di un farmaco, del principio attivo e della posologia più indicati per il paziente.
- ciprofloxacina cloridrato
- mesalazina
- prednisone
- loperamide cloridrato
- betametasone sodio fosfato
- deflazacort
- metilprednisolone
- adalimumab
- budesonide
- infliximab
- Tutti i farmaci per Morbo di Crohn